 14آذر
14آذر
مراقبت پرستاری در زخم(تعیین مرحله زخم، تشخیص و مداخلات)
مراقبت پرستاری در زخم(تعیین مرحله زخم، تشخیص و مداخلات)
زخم به دنبال نقض یکپارچگی اپیتلیال ایجاد می شود و ممکن است با اختلال در ساختار و/یا عملکرد بافت طبیعی زیرین همراه باشد. برای بازیابی ساختار بافت آسیب دیده، یک شبکه سیگنالینگ پیچیده از فعل و انفعالات زیست مولکولی باید به روشی دقیق و برنامه ریزی شده رخ دهد. در طول دوره بهبودی هر زخم، ارزیابیهای کامل مکرر لازم است. هنگامی که یک زخم به طور کامل ارزیابی شد، درمان باید برای رسیدگی به هر علت قابل درمان زخم و سپس برای دستیابی به اهداف هدفمند خاص طراحی شود:
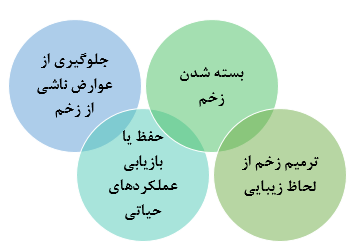
(الف) جلوگیری از عوارض ناشی از زخم، (ب) حفظ یا بازیابی عملکردهای حیاتی، (ج) بسته شدن زخم، و (د) ترمیم زیبایی .
ارزیابی مقدمه شروع درمان زخم است. اغلب اوقات، زخم ها به دلیل عدم درک درست از روند بیماری زمینه ای درمان نمی شوند. بیشتر زخمهای مزمن پیچیده هستند و باید توسط یک تیم حرفهای شامل پرستار مراقبت از زخم، جراح عمومی و/یا عروق، متخصص پا، جراح پلاستیک، مشاور بیماریهای عفونی، متخصص تغذیه و فیزیوتراپ است، مدیریت شوند. نکته اصلی این است که ابتدا علت زخم را بیابید. بدون رفع علت اولیه، زخم ها نمی توانند التیام پیدا کنند.
صدها پانسمان و محلول مراقبت از زخم وجود دارد، و در بیشتر موارد، همه به طور مشابه با کارایی یکسان عمل می کنند. نکته دوم این است که اطمینان حاصل شود که زخم تمیز است، خون کافی دارد و به طور منظم دبرید می شود. سایر عواملی که در بهبود زخم نقش دارند عبارتند از وضعیت تغذیه بیمار، بیماری های همراه، وضعیت سیستم ایمنی، سن، درجه حرکت، وجود جسم خارجی و عفونت. مهم است که تیمی از متخصصان زخم به طور مرتب زخم و بیمار را ارزیابی کنند تا به بهبودی موفقیتآمیز دست یابند.
مداخلات تیم پرستاری
ارزیابی
پس از مشخص شدن مشکلات اساسی و موانع بهبود، ارزیابی رسمی زخم انجام می شود. ارزیابی بیماران با زخم های پیچیده بهتر است به صورت سیستماتیک انجام شود زیرا زخم ها به ندرت تنها به یک علت ثانویه هستند. ارزیابی عوامل مؤثر محلی و سیستمیک در هر بخش از کار بسیار مهم است. معاینه فیزیکی باید معیار اولیه برای تشخیص عفونت موضعی زخم باشد:
- تعیین محل زخم:
- تعین علت زخم:
ارزیابی وجود اجسام خارجی یا فرآیندهای نئوپلاستیک
در نظر گرفتن کلونیزاسیون باکتریایی در مقابل عفونت حاد/مزمن
توجه داشته باشید که تمام زخم های باز دارای کلونیزاسیون باکتریایی خواهند بود، اما این به خودی خود یک زخم عفونی محسوب نمی شود.
تشخیص عفونت در حضور اریتم، درد، تورم، نوسانات، چرکی و از دست دادن عملکرد تعیین می شود.
- تعیین درجه زخم:
درجه I: سطحی، فقط لایه اپیدرمی را درگیر می کند
درجه II: درگیری اپیدرم و ممکن است تا درم گسترش یابد
درجه III: درگیری درم و گسترش به بافتهای چربی
درجه IV: درگیری درم و چربی امتداد می یابد و عضله، استخوان، فاسیا یا تاندون را در معرض دید قرار می دهد.
بدون درجه : از دست دادن پوست و بافت با ضخامت کامل که توسط اسلاف یا اسکار پوشانده شده است. بنابراین، میزان واقعی آسیب بافتی را نمی توان تأیید کرد.
اگر اسلاف یا اسکار برداشته شود، زخم مرحله III یا IV ایجاد می شود
- ارزیابی و اندازه گیری عمق، طول و عرض زخم:
بافت گرانوله: بافت خونریزی دهنده قرمز گوشتی که نشان دهنده روند بهبودی است.
بافت فیبرینوز: اسلاف سفید مایل به زرد که خونریزی نمی کند (غیر سالم)
اسکار: سقف یا لبه بافت پینه مانند سیاه/زغالی (غیر سالم)
اندازه گیری میزان تخریب و تونلی شدن
ارزیابی بستر زخم از نظر استخوان، عروق، چربی زیر جلدی در معرض دید
بررسی حضور، نوع و مقدار اگزودا:
سروزی، خونی، عفونی
حداقل، سبک، متوسط یا سنگین
- ارزیابی بافت پوست:
ارزیابی پوست اطراف از نظر علائم آسیب (تغییرات اکتینیک)، علایم دریافت اشعه، نارسایی شریانی یا وریدی، لنف ادم، از دست دادن حس و نازک شدن پوست (مانند افزایش سن، استروئید درمانی)
- بررسی حاشیه زخم:
از نظر تونلی شدن، تضعیف و تغییرات فیبروتیک
- ارزیابی از نظر گرما، درد، بو، چرك، تأخیر در بهبودی یا سایر علائم عفونت
- مشاهده درد
- الزام معاینه عصبی عروقی دقیق کل اندام برای تمام زخمهای اندامها
- مستند شدن یافته ها و گزارش نتایج غیرمنتظره را به تیم مراقبت های بهداشتی
تشخیص
- سواب های سطحی که نشان دهنده وجود باکتری های بیماری زا هستند با عفونت مهم بالینی ارتباطی ندارند. برای ارزیابی زخم موضعی، سواب زخم می تواند برای نظارت بر فلور کلنی زخم ارزشمند باشد، اما نباید به عنوان محرکی برای شروع درمان عفونت زخم استفاده شود.
- بیوپسی زخم می تواند برای تشخیص زخم های سوختگی تهاجمی ارزشمند باشد. وجود باکتری در درم در بیوپسی با خطر سپسیس سیستمیک در بیماران سوختگی ارتباط دارد. بیوپسی استخوان که باکتری های داخل استخوان را نشان می دهد، استاندارد طلایی برای تشخیص استئومیلیت است.
مطالعات آزمایشگاهی می تواند کمکی مفید در مدیریت زخم های مزمن باشد. با این حال، آنها اغلب بطور صحیح مورد استفاده قرار نمی گیرند.
آزمایش خون معمولی لازم نیست.
پرآلبومین سرم ممکن است در تعیین وضعیت تغذیه با ارزش باشد.
افزایش قابل توجه نرخ رسوب گلبول های قرمز ( (ESR) و پروتئین واکنشیC (CRP) می تواند به تایید تشخیص استئومیلیت کمک کند یا در نظارت بر پاسخ به درمان استفاده شود.
سونوگرافی، توموگرافی کامپیوتری (CT)، یا MRI ممکن است برای مشخص کردن مجموعههای مایع، بافت نکروزه یا التهاب در شرایط خاص مفید باشد.
ارزیابی پرفیوژن محیطی از طریق شاخص مچ پا/بازویی و شاخص بازویی انگشت پا (ABI/TBI) باید انجام شود زیرا راهبردهای مدیریتی بیشتر را راهنمایی می کند. ABI نتایج قابل اعتمادی را در بیماران مبتلا به اختلالات عروقی مانند دیابت یا نارسایی کلیوی ارائه نمی دهد، بنابراین TBI نیز مورد نیاز است. برای ارزیابی وجود نوروپاتی محیطی و احساس فشار از معاینات مونوفیلامنت استفاده میشود.
پیشگیری
اقدامات پیشگیرانه ای که باید برای بیماران مبتلا به زخم باز انجام شود بستگی به شرایط دارد.
- در نظر گرفتن پیشگیری از کزاز برای پارگی های حاد
- رعایت دقیق پروتکل کاهش فشار، چرخاندن بیماران در بستر هر 2 ساعت، افلودینگ نقاط فشار، بهینه سازی صندلی چرخدار/تخت خواب، حمایت اجتماعی و مراقبت از زخم، و ارزیابی وضعیت تغذیه در اولویت زخم های فشاری است.
- آنتی بیوتیک های پیشگیرانه در نیش حیوان
- هر شرایط پزشکی مرتبط باید به شدت بهینه شود
- حفظ حرکت مفصل برای بیمارانی که زخم باز اندام دارند باید در نظر گرفته شود: برای حفظ یا بهبود حرکت مفصل، رژیمهای فیزیوتراپی تهاجمی را اعمال کنید از اسپلینت برای به حداقل رساندن انقباضات مفصلی استفاده کنید
مداخلات
پس از رعایت دقیق اقدامات پیشگیرانه و حفظ عملکرد حیاتی، می توان یک استراتژی برای بسته شدن زخم تدوین کرد.
اصل اساسی درمان غیرجراحی، پاکسازی زخمهای کثیف و بستن زخمهای تمیز است، ابتدا بر از بین بردن بقایای نکروزه و در عین حال کنترل هرگونه بار عفونی مرتبط تمرکز کرد.
استفاده از پانسمان های زخم، پایه اصلی درمان غیرجراحی را تشکیل می دهد، با یک اصل اساسی استفاده از پانسمان های پاک کننده برای زخم های کثیف و پانسمان های انسدادی برای زخم های تمیز.
یک پانسمان دبریدی که معمولا استفاده می شود، پانسمان “wet to dry” است که در آن گاز مرطوب شده و سپس در زخم قرار می گیرد. تبخیر پانسمان را خشک می کند که کمی به سطح زخم می چسبد. بقایای نکروزه و بیوفیلم با پانسمان در تبادلات بعدی برداشته می شوند. پانسمان های مرطوب به خشک از طریق دبریدمان مکانیکی عمل می کنند. تعیین یک روتین مشخص شده برای دفعات تغییر پانسمان برای موفقیت بهینه بسیار مهم است. به طور کلی، دو بار در روز توصیه می شود، اگرچه برخی ممکن است به دفعات زیاد نیاز داشته باشند.
در زخمهای تمیز فاقد بقایای نکروزه با بار باکتریایی قابل قبول، باید از یک پانسمان که محیط مرطوبی را حفظ میکند، برای تشویق به بهبودی استفاده کرد. این تکنیک نباید برای زخم های عفونی یا کثیف استفاده شود.
گاهی اوقات، شرایطی نیاز به پانسمان آنتی بیوتیکی را ایجاب می کند. پماد موپیروسین مناسب در درمان استاف اورئوس مقاوم به متی سیلین (MRSA) است. زخم های سوختگی به دلیل فعالیت ضد میکروبی بالایی که دارند معمولاً با سولفادیازین نقره یا پوشانده می شوند. سمیت کم و خواص ضد میکروبی استثنایی نقره عنصری منجر به توسعه و استفاده گسترده از نقره شده است.
اگرچه تغییرات تجاری متعددی در درمان زخم فشار منفی وجود دارد، اما همه آنها از یک ماده اسفنج مانند متصل به یک دستگاه مکنده استفاده می کنند. هنگامی که به طور مناسب و برای زخم صحیح اعمال شود، درمان زخم با فشار منفی می تواند موثر و مقرون به صرفه باشد. فشار درمانی منفی، از طریق آزمایشهای تجربی و بالینی گسترده، بهبود پرفیوژن بافتی، کاهش ادم، و علاوه بر این، به طور مطلوب ترکیب مایع زخم را تغییر میدهد و تشکیل بافت گرانولاسیون سالم را تحریک میکند. در حالی که استفاده از سیستم های فشار منفی آسان است و تعداد تعویض پانسمان را کاهش می دهد، در زخم های عفونی حاد منع مصرف دارد.
برای زخم های مشکل دار، دبریدمان جراحی استاندارد طلایی باقی می ماند. برداشتن بافت نکروزه برای امکان بازرسی کامل بافت زیرین و در عین حال از بین بردن فضاهای مرده، امکان تخلیه گسترده مایع عفونی، کاهش فشار، و ایجاد یک سطح سالم برای آماده سازی موضعی بعدی، از اهداف اصلی مراقبت از زخم جراحی است. یک دبریدمان جراحی عاقلانه و در عین حال کامل می تواند یک زخم کثیف، نکروزه و آلوده را به زخمی تمیز تبدیل کند. علاوه بر این، یک دبریدمان عملی اغلب نسبت به یک دوره طولانی پانسمان دبریدینگ ترجیح داده می شود.
با در نظر گرفتن اطلاعات فوق، یک ارزیابی درست و کامل از زخم انجام میشود.
به عنوان مثال:
- چه نوع بافتی در زخم وجود دارد؟
آیا این بافت طبیعی و سالم است؟ آیا گرانولار، نکروزه، فیبروتیک است؟
در بافت قرمز و گرانولار، درمان به طور کلی تمیز و مرطوب نگه داشتن آن و تخلیه فشار برای بهبودی است.
اگر بافت نکروزه وجود داشته باشد، باید فوراً برداشته شود (به عنوان مثال، دبرید) برای از بین بردن احتمال عفونت.
در صورت مواجهه با زخم خشک و مختل شدن جریان عروقی، ممکن است بیمار قبل از دبریدمان نیاز به عروق مجدد در دستان جراح عروق یا متخصص قلب داشته باشد.
پاکسازی زخمی که فاقد منبع عروقی کافی است، باعث افزایش اندازه زخم التیام نیافته بدون رسیدگی به علت اصلی توقف بهبودی می شود.
برای بافت فیبروتیک، دبریدمان باید انجام شود تا محیطی برای بهبود زخم ایجاد شود.
این را می توان به شدت، با چاقوی جراحی یا کورت، یا از طریق دبریدمان شیمیایی/آنزیمی انجام داد.
- زخم خیس است یا خشک؟
یک قانون ساده این است که اگر خیس است، آن را خشک کنید. اگر خشک است آن را خیس کنید.
ایده این است که زخم را در سطح رطوبت مطلوب برای بهبود نگه دارید.
هیدروژل ها برای مرطوب نگه داشتن زخم نسبتا خشک مفید هستند.
مواد جاذب رطوبت مانند آلژینات ها برای خشک کردن زخم مفید هستند.
برخی از زخمها، مانند زخمهای استاز وریدی، حجم زیادی از مایعات دارند که نیاز به تغییر پانسمان روزانه دارند تا پوست اطراف آن خیس نشود یا از ترشحات/مایع خارج نشود.
- آیا بافت اطراف سالم است؟
پرداختن به پوست شکننده (شکننده و نازک) چالش برانگیز است، زیرا هر چسبی ممکن است پوست را پاره کند و اندازه زخم را افزایش دهد.
زمانی که رطوبت زخم به خوبی کنترل نشده باشد، پوست خیس شده پیدا می شود.
رطوبت بیش از حد پوست را نرم می کند و در نتیجه اندازه زخم را افزایش می دهد.
- بالاخره آیا زخم عفونی شده است؟
پوست سلولیتی اریتماتوز ادماتوز و گرم است.
اغلب ترشحات چرکی وجود دارد و بسته به ارگانیسم ، ممکن است بوی قوی داشته باشد.
وجود بوی قوی، به ویژه در زخم های استاز وریدی، نشان دهنده عفونت نیست، مگر اینکه به طور قابل توجهی از حالت عادی بدتر شود یا با سایر علائم عفونت همراه باشد، زیرا تخلیه سنگین به خودی خود بوی مشخصی خواهد داشت.
در مورد اریتم و ادم اندام تحتانی، به خصوص در مواردی که به صورت دو طرفه دیده می شود، این ممکن است به سادگی واسکولیت باشد و عفونت نباشد.
یک آزمایش مفید برای استفاده در این شرایط، بالا بردن پا به مدت 3 تا 5 دقیقه است. اگر اریتم در آن دوره به طور قابل توجهی برطرف شود، احتمالاً واسکولیت است، نه عفونی.
اگر مشکوک به عفونت هستید، حتما از کشت های عمیق زخم استفاده کنید، زیرا تنها با پاک کردن لبه، ممکن است تعداد زیادی از ارگانیسم ها (معروف به فلور پوست) کشت شوند.
ترشحات چرکی منبع خوبی برای پرورش است.
اگر بیمار، بیماری های زمینهای داشته باشد، سیستم ایمنی ضعیفی دارد، مسن یا خیلی جوان است، آبسه را نمی توان به طور کامل تخلیه کرد، عفونت به برش و درناژ پاسخ نمی دهد، یا مشکوک به سپسیس/باکتریمی است، بیمار باید آنتی بیوتیک وسیع الطیف وریدی را شروع کند. قبل از تجویز آنتی بیوتیک، از کشت خون مطمئن شوید.
تصویربرداری در این موارد حیاتی است، زیرا عمق و وسعت عفونت، نوع درمان را تغییر خواهد داد.
در اشعه ایکس فیلم ساده، امکان مشاهده تخریب استخوان وجود دارد که نشان دهنده استئومیلیت (عفونت استخوان) است.
به طور کلی، استخوان با تخریب قابل مشاهده ناشی از عفونت نیاز به درمان ترکیبی از طریق برداشتن کامل همراه با یک دوره آنتی بیوتیک (های) IV طولانی مدت متناسب با کشت برای پاکسازی کامل دارد.
در حالی که عوامل زیادی برای بررسی زخم حین مواجه با زخم وجود دارد، درک ماهیت و عوامل زمینهای که زخم مورد نظر را تشدید میکنند به ارزیابی و درمان موفقیتآمیز منجر میشود.